Chirurgie Bariatrique
ou Chirurgie d’Obésité
Le pontage gastrique et les autres chirurgies de perte de poids – connues collectivement sous le nom de chirurgie bariatrique – impliquent d’apporter des modifications à votre système digestif pour vous aider à perdre du poids..
Madame, Monsieur,
La chirurgie de l’obésité est actuellement une aide efficace à la perte de poids. Toutefois, n’attendez pas tout de la chirurgie : l’obésité n’est pas uniquement un problème d’alimentation, mais de mode de vie. Vous êtes l’acteur principal de la réussite de votre perte de poids. La chirurgie bariatrique est une aide complémentaire aux actions que vous mènerez pour modifier vos habitudes alimentaires et de vie.La prise en charge de nos patients candidats à une intervention de chirurgie bariatrique sont intégrer dans le cadre de la prise en charge globale du patient obèse et non pas uniquement du point de vue chirurgical.
Calculez votre IMC
Qui peut être opéré ?
La chirurgie bariatrique est envisagée par décision collégiale, prise après discussion et concertation pluridisciplinaires (RCP), chez des patients adultes réunissant l’ensemble des conditions suivantes:
✓ IMC > 40 kg/m², ou IMC > 35 kg/m² associé à au moins une maladie susceptible d’être améliorée après la chirurgie (notamment maladies cardio-vasculaires dont hypertension artérielle, syndrome d’apnées hypopnées obstructives du sommeil et autres troubles respiratoires sévères, désordres métaboliques sévères, en particulier diabète de type 2, maladies ostéo-articulaires invalidantes, stéato-hépatite non alcoolique…)
✓ Patients bien informés au préalable, ayant bénéficié d’une évaluation et d’une prise en charge préopératoires pluridisciplinaires d’au moins 6-12 mois,
✓ Patients ayant compris et accepté la nécessité d’un suivi médical et chirurgical à long term
Contre Indications de la chirurgie bariatrique
– Troubles cognitifs ou mentaux sévères,
– Troubles sévères et non stabilisés du comportement alimentaire,
– Incapacité prévisible du patient à participer à un suivi médical prolongé,
– Sujets dépendants de l’alcool ou de substances psychotropes licites ou illicites,
– Absence de prise en charge médicale préalable identifiée,
– Maladies mettant en jeu le pronostic vital à court et moyen terme,
– Contre-indications à l’anesthésie générale.
– Certaines de ces contre-indications peuvent être temporaires. L’indication de la chirurgie doit pouvoir être réévaluée après leur prise en charge et leur correction.
La préparation à la chirurgie
C’est une étape importante pour le succès de votre prise en charge. La prise en charge est multidisciplinaire, c’est à dire qu’elle fait intervenir plusieurs personnes de compétences différentes (endocrinologue ou nutritionniste, diététicienne, psychologue, éducateur médico-sportif, psychiatre, anesthésiste, chirurgien). Il est donc recommandé ce temps de préparation pour une durée d’au moins 6 mois à 1 an. C’est un parcours qui peut paraître long mais qui vous permet progressivement de comprendre les raisons de votre prise de poids, de mettre en place toutes les mesures nécessaires pour atteindre vos objectifs et permet aux différentes personnes qui vont vous prendre en charge de mieux vous connaître. Ce temps sert à vous apprendre comment changer certaines habitudes, certains comportements alimentaires et votre niveau d’activité physique. Il ne s’agit pas d’un régime.
La consultation d’information collective
Un chirurgien, des médecins spécialistes et une nutritionniste diététiste vous expliquent le parcours de prise en charge, ainsi que les différentes techniques chirurgicales pratiquées au Centre Nationale de Chirurgie Bariatrique de la Clinique Internationale de Marrakech. Ensemble vous analyserez les raisons pour lesquelles les tentatives d’amaigrissement antérieures n’ont pas été efficaces, les changements qu’il reste à apporter à votre mode de vie et comment y parvenir. Ceci aboutira à un Programme Personnalisé de Soins tenant compte de vos besoins et attentes.
Durant cette réunion, vous réaliserez l’ensemble des consultations suivantes :
– Avec un nutritionniste ou endocrinologue pour évaluer et prendre en charge les pathologies liées au poids.
– Avec le psychologue afin d’éclaircir certains problèmes préexistants et de travailler sur votre comportement alimentaire.
– Avec la diététicienne pour étudier les anciennes habitudes alimentaires et envisager ce que seront les nouvelles.
– Avec un Educateur Médico-Sportif afin de renforcer votre niveau d’activité quotidienne.
Les structures et personnes ressources
Pour réaliser et atteindre vos objectifs, vous pouvez être orienté(e) vers des structures ou personnes qui vous viendront en aide (médecin traitant, UTEP, SSR…).
La consultation avec le chirurgien avant RCP (Réunion de Concertation Pluridisciplinaire)
Le chirurgien fera connaissance avec vous et reprendra avec vous les avantages, inconvénients et risques de chacune des opérations chirurgicales.
La RCP : Réunion de Concertation Pluridisciplinaire
L’objectif de la RCP est de valider l’indication de chirurgie. La décision peut être de 3 ordres :
– L’intervention est envisageable,
– Votre préparation à l’intervention n’est pas suffisante. Il vous sera proposé la poursuite de votre
prise en charge. A son terme, l’équipe pluridisciplinaire renouvelera la RCP,
– La chirurgie n’est pas envisageable. L’équipe pluridisciplinaire vous explique les raisons et vous propose d’autres solutions.
Bilan pré-opératoire
Enfin certains examens particuliers seront demandés par le chirurgien, ou par l’anesthésiste que vous verrez obligatoirement au moins 5 jours avant l’intervention, notamment :
– Consultation cardiologique avec électrocardiogramme, et échographie cardiaque,
– Fibroscopie de l’estomac,
– Échographie du foie et de la vésicule biliaire,
– Radio pulmonaire et autres examens si nécessaire.
Consultation pneumologique : étude de la fonction respiratoire, recherche de troubles du sommeil (syndrome d’apnée du sommeil) *en cas de besoin
A l’issue de ces examens, la date opératoire sera programmée en consultation avec votre chirurgien. Vous verrez simultanément la diététicienne et le nutritionniste pour prévoir l’alimentation post opératoire et le suivi.
L’intervention chirurgicale
La chirurgie de l’obésité ou chirurgie bariatrique modifie l’anatomie du système digestif.
C’est une aide mécanique et métabolique qui permet de diminuer la quantité d’aliments consommées (principe de restriction) et/ ou l’assimilation des aliments par l’organisme (principe de malabsorption).
2 techniques sont réalisées au Centre National de Chirurgie Bariatrique de la Clinique Internationale de Marrakech :
– La sleeve gastrectomie,
– Le by-pass.
Toutes ces opérations se font sous coelioscopie c’est-à dire sans grande ouverture
de la peau,des muscles et donc la cicatrisation et le rétablissement en sont
fortement favorisés
LA SLEEVE-GASTRECTOMIE
Principes :
– C’est une technique restrictive qui consiste à retirer les deux tiers de l’estomac et notamment la partie contenant les cellules qui sécrètent l’hormone stimulant l’appétit (la ghreline).
– L’estomac est réduit à un tube vertical ce qui permet d’arriver à satiété par distension de la poche gastrique avec une quantité moins grande d’aliments.
– Le temps de repas doit rester le même et être suffisant pour ressentir la satiété.
– C’est une technique irréversible.
Risques :
– Complications chirurgicales : minimes mais jamais nulles (saignements, infection, plaie de l’estomac, plaie de la rate…),
– Il existe pendant les premières semaines un risque de lâchage des agrafes, appelé fistule, ce qui peut entraîner un abcès voire une péritonite. Il est parfois nécessaire de réopérer ou de ponctionner cet abcès voir mettre une prothèse (drain) dans l’estomac par fibroscopie,
– Rétrécissement de l’estomac restant (sténose),
– Complications post opératoires : phlébite, embolie pulmonaire…
– Complications à long terme :
• Dilatation de l’estomac,
• Carence vitaminique et /ou protéique par insuffisance d’apport alimentaire,
• Carence en vitamine B12 à supplémenter à vie par des injections intra musculaires ou sous cutané au moins 4 fois par an,
• Reflux gastro œsophagien, œsophagite,
• Mortalité liée à l’intervention inférieure à 1%

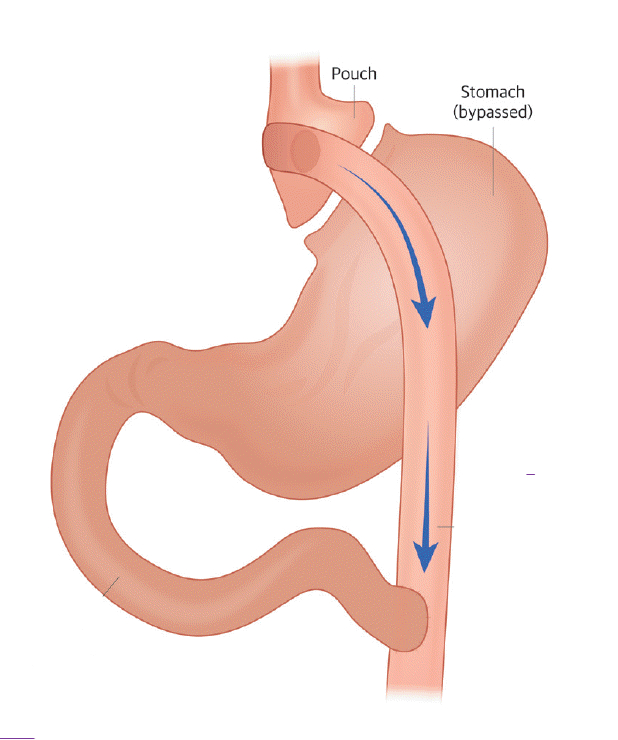
LE BY-PASS GASTRIQUE
Principes :
C’est une technique restrictive et mal absorptive. Elle consiste à réduire le volume de l’estomac et à modifier le circuit alimentaire.
La petite partie de l’estomac restante permet d’arriver à satiété par distension de la poche gastrique avec une quantité moins grande d’aliments. Le temps de repas doit rester le même et être suffisant pour ressentir la satiété. De plus, les aliments sont moins bien absorbés par l’organisme grâce à un court circuit d’une partie de l’estomac et de l’intestin.
C’est une technique qui est à considérer comme irréversible.
Remarques :
Les modifications anatomiques entraînent des changements dans la fabrication de certaines hormones ce qui diminue les sensations de faim et améliore la glycémie. Certains diabétiques parviennent après une perte de poids stabilisé, à ne plus avoir de traitement.
Risques :
– Complications chirurgicales : minimes mais jamais nulles (saignements, infection, plaie de l’estomac, plaie de la rate, occlusion
sur bride…),
– il existe pendant les premières semaines un risque de lâchage des agrafes, appelé fistule, ce qui peut entraîner un abcès voir une péritonite. Il est parfois nécessaire de réopérer ou de ponctionner cet abcès voir mettre une prothèse (drain) dans l’estomac par fibroscopie,
– Rétrécissement de l’estomac restant (sténose),
– Complications post opératoires : phlébite, embolie pulmonaire…
– Complications à long terme :
• Dilatation de l’estomac,
• Carence vitaminique et /ou protéique par insuffisance d’apport alimentaire,
• Carence en vitamine B12 à supplémenter à vie par des injections intra musculaires ou sous cutané au moins 4 fois par an,
• Nécessité de supplémenter en calcium et en vitamine D pour lutter contre un risque d’ostéoporose et de calculs rénaux,
• Reflux gastro œsophagien, œsophagite,
• Mortalité liée à l’intervention inférieure à 1%,
– Complications médicales : malaises liés à des hypoglycémies ou à des dumping syndromes (dégoût, malaise vagal avec les aliments très sucrés ou très gras…),
– Risque de pullulation microbienne responsable de diarrhées et/ou gaz nauséabonds,
– Complications liées au by-pass (fistule, dumping syndrôme),
– Complications nutritionnelles.
Exemple de patiente avec intervention en chirurgie bariatrique :

AVANT
116 KG

APRES
95 KG

APRES
95 KG
Après l’intervention
Le premier mois
L’hospitalisation dure entre 1 et 8 jours selon l’intervention réalisée. L’entrée à la Clinique Internationale de Marrakech a lieu la veille de l’intervention vers 16 heures.
L’intervention étant réalisée sous coelioscopie, la convalescence dure de 1 à 3 semaines. Un arrêt de travail est prévu.
C’est par une mini caméra introduite dans le ventre et en regardant sur un écran que l’on guide les instruments et que l’on opère.
On pratique en 4 à 6 petites incisions de 1/2 à 1 centimètre, voire une plus grande en cas d’anneau gastrique pour y loger le boîtier.
– L’intervention dure ainsi de 15 minutes pour un anneau à 3 heures environ pour un by-pass,
– Le réveil est presque immédiat,
– La douleur est minime et de courte durée. Des antalgiques vous seront prescrits,
– Le lendemain ou le surlendemain, un contrôle radio de l’intervention est réalisé,
– Pendant votre hospitalisation la diététicienne passe vous voir dans votre chambre.
Au début l’alimentation ne peut être que mixée et fractionnée pendant un mois. Cela a pour but de favoriser la cicatrisation et limiter les risques de complications.
Il faudra rapidement reprendre des activités physiques, même modérées, afin que la perte de poids ne se fasse pas au détriment des muscles.
Le suivi est organisé en consultation avec l’équipe pluridisciplinaire en relation avec votre médecin traitant.
Les objectifs de ce suivi sont multiples :
– Dépister l’apparition de complications chirurgicales ou médicales (carencesvitaminiques)
précoces ou tardives,
– Évaluer votre perte de poids,
– Parler des éventuelles difficultés rencontrées au quotidien,
– Faire le point sur l’activité physique, l’alimentation, la qualité de vie.
– Évoquer avec vous en quoi cette opération a eu un impact sur votre vie quotidienne.
l’intervention puis dans l’idéal 1 fois par an.
Des hospitalisations ou des consultations supplémentaires sont possibles si nécessaire et selon les situations rencontrées (vomissements, grossesse…)
Questions et Réponses
L’évaluation des résultats d’un traitement de l’obésité doit inclure non seulement la perte de poids mais aussi
l’amélioration de vos pathologies, la diminution de votre traitement, la qualité de vieen privilégiant les
résultats à long terme. La perte de poids moyenne correspond à la perte de la moitié de votre surpoids. Ceci
est une moyenne, car on ne choisit pas à quel moment le poids va s’équilibrer.
Oui. Ce qui permet la stabilité du poids à long terme, c’est le changement des habitudes de vie que vous aurai mis en place avant même la chirurgie et leur continuité dans le temps.
Une fois le poids stabilisé, une grossesse est possible comme pour toute femme. Il est conseillé cependant ne
pas être enceinte dans les 18 mois après l’opération. Un suivi nutritionnel est recommandé avant votre
projet de grossesse et organiser avec les équipes médicales et obstétricales.
Cela ne remet pas en cause l’indication de l’opération car c’est le poids de départ qui est retenu. Cela indique que vous avez su mettre en place les actions qui ont aidé à la perte de poids et que vous pourrez poursuivre.
Nous vous proposerons dans ce cas de refaire le point avec vous sur les causes d’échec, qui peuvent être multiples, et sur les solutions à envisager
Un recours à la chirurgie réparatrice et reconstructrice peut être à envisager, mais pas avant 12 à 18 mois
après la chirurgie bariatrique. Au moment voulu, les chirurgiens plasticiens, pourront prévoir cette intervention avec vous. Il existe des critères bien précis qui rendent l’intervention parfoisimpossible.
Oui. Les médicaments toxiques pour l’estomac (aspirine, anti-inflammatoires, corticoïdes) sont à éviter dans
la mesure du possible. Avant toute prise de médicaments, vous devez consulter votre médecin etlui rappeler
que vous avez bénéficié d’une chirurgie de l’obésité.
Il vous sera demandé un sevrage du tabac au minimum un mois avant et après l’intervention pour limiter les
risques de complication post-opératoires. Dans l’idéal et dans le cadre d’une démarche de santé, nous pouvons vous aider pour un sevrage total.




